Avertissement : les informations de cet article sont fournies à titre général et peuvent évoluer avec les pratiques médicales. La médecine n’étant pas une science exacte, les résultats d’un traitement varient d’une personne à l’autre. Ces contenus ne remplacent pas un avis médical. Toute intervention doit être évaluée lors d’une consultation et réalisée uniquement par un médecin qualifié dans un établissement reconnu.
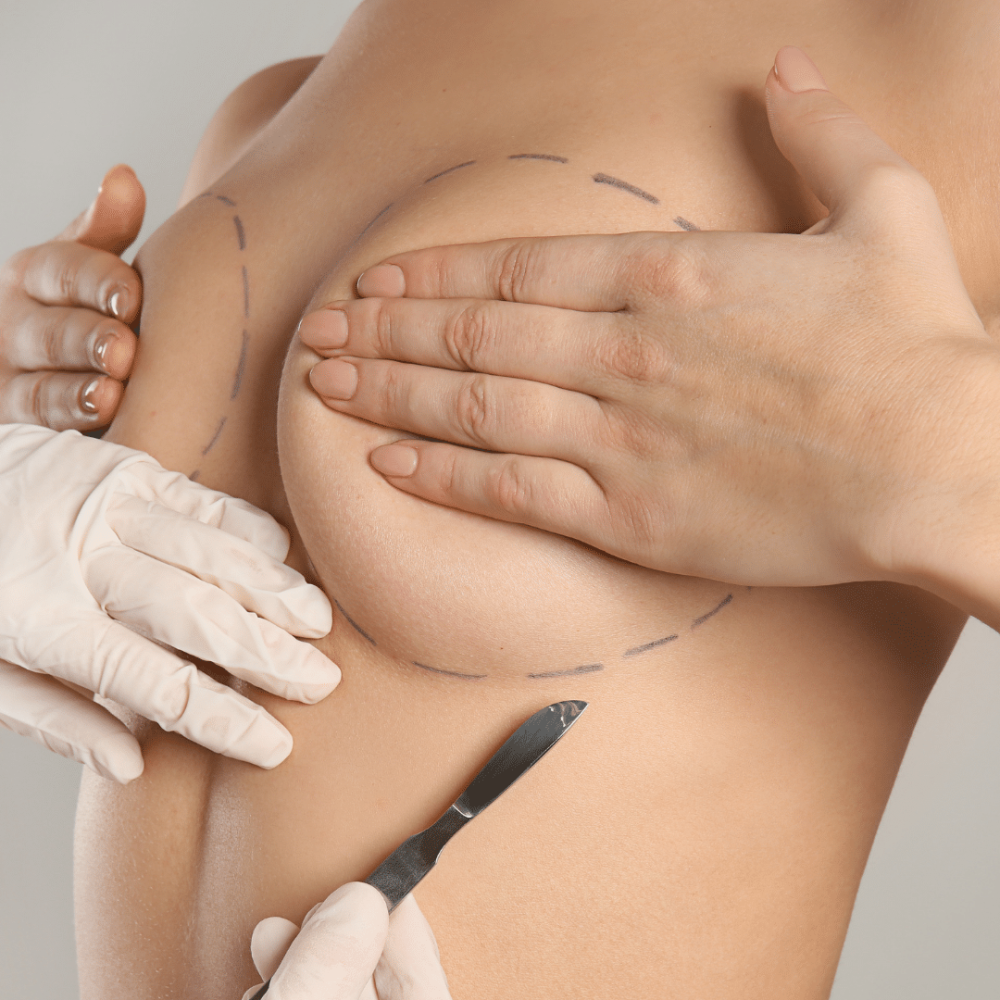
L’augmentation mammaire est une intervention de chirurgie esthétique visant à augmenter le volume des seins ou à en modifier la forme, le plus souvent à l’aide d’implants mammaires. C’est l’une des chirurgies esthétiques les plus pratiquées au monde depuis les années 1960.
L’objectif principal est d’harmoniser la silhouette et de répondre à la demande de patientes souhaitant une poitrine plus volumineuse, mieux galbée ou symétrique. Cette intervention peut également être réalisée en chirurgie reconstructive (par exemple après une mastectomie liée à un cancer du sein), mais dans le cadre de cet article, on se concentre sur l’augmentation mammaire à visée esthétique chez la femme.
Il existe deux méthodes principales pour augmenter la poitrine :
C’est la technique la plus répandue. Un implant est une prothèse en forme de sac rempli (généralement) de gel de silicone cohésif, que le chirurgien place à l’intérieur du sein.
Les implants existent en différentes tailles, formes (ronds ou anatomiques “en goutte”) et projections, permettant un résultat personnalisé en fonction de la morphologie de la patiente et de son souhait. Les implants modernes ont une enveloppe en silicone texturée ou lisse et un gel interne cohésif, ce qui leur confère à la fois sécurité (le gel ne s’écoule pas même en cas de rupture) et aspect naturel au toucher.
La pose d’implants nécessite une opération chirurgicale sous anesthésie, avec incision. Les incisions peuvent être situées soit dans le sillon sous-mammaire (sous le sein), soit autour de l’aréole (hémicirculaire inférieure le plus souvent), soit plus rarement dans l’aisselle (voie axillaire) pour insérer l’implant. Chacune de ces voies offre des avantages (cicatrice plus ou moins visible, accès direct…) et le choix se fait selon le cas.
Alternative plus récente, elle consiste à prélever de la graisse de la patiente (par liposuccion sur une zone donneuse comme le ventre ou les cuisses) puis à la purifier et la réinjecter dans les seins.
Le lipofilling mammaire est apprécié car il n’introduit pas de corps étranger et permet une augmentation modérée et naturelle (généralement +1 bonnet maximum). Cependant, toutes les cellules graisseuses greffées ne survivent pas : une partie est résorbée, et il faut parfois répéter l’opération pour obtenir le volume désiré.
Cette technique est indiquée pour de petites augmentations ou pour améliorer les contours (par exemple combler un décolleté ou des creux), et souvent utilisée en complément autour d’un implant pour un rendu plus naturel. Elle est moins adaptée si la patiente souhaite un gain de volume important, qui dans ce cas nécessite des implants.
Dans la pratique, l’implant mammaire en silicone reste la méthode de référence pour une augmentation mammaire franche. Les implants offrent un large éventail de volumes (de ~150 cc à plus de 500 cc), de profils (faible, modéré, haut profil) et de formes pour sculpter le sein selon le souhait de la patiente et la morphologie thoracique.
Le chirurgien aidera à choisir la taille appropriée en essayant des implants “simulateurs” pendant la consultation, ou via des simulations 3D. L’objectif est d’obtenir un résultat équilibré (par exemple, ne pas disproportionner par rapport à la largeur du thorax ou à la silhouette globale) et conforme aux attentes réalistes de la patiente.
Une augmentation mammaire par prothèses se déroule généralement sous anesthésie générale, en bloc opératoire. La durée de l’opération est d’environ 1 à 2 heures.
Après l’incision choisie, le chirurgien crée une loge pour l’implant : soit derrière la glande mammaire mais devant le muscle pectoral (position pré-pectorale/rétro-glandulaire), soit derrière le muscle pectoral (position rétro-pectorale). Le choix de la position dépend de la quantité de glande et de graisse présentes : chez une patiente très mince avec peu de glande, mettre l’implant derrière le muscle permet de mieux le camoufler (éviter qu’il se sente ou se voie sous la peau).
En revanche, si la patiente a déjà un peu de volume mammaire ou une peau épaisse, on peut placer l’implant devant le muscle pour un aspect plus mobile et naturel en mouvement. Il existe aussi la technique du dual plan, où l’implant est partiellement couvert par le muscle en haut, et direct sous la glande en bas : cela combine les avantages des deux (couverture du pôle supérieur et galbe du pôle inférieur).
Une fois la loge prête, l’implant stérile est inséré (souvent en le pliant ou avec un insert spécifique type Keller Funnel pour minimiser le contact). Le chirurgien vérifie la symétrie, puis referme les incisions avec des sutures résorbables.
Parfois, des drains peuvent être posés pour évacuer le sang/les sérosités les premières 24h, selon la préférence du praticien. Enfin, un pansement compressif ou un soutien-gorge de contention est mis en place autour de la poitrine pour maintenir les implants et limiter l’œdème post-opératoire.
Après l’intervention, une hospitalisation courte est généralement prévue : soit ambulatoire avec sortie le jour même (après quelques heures de surveillance), soit une nuit en clinique. Les douleurs post-op peuvent être modérées à significatives, surtout si l’implant est placé sous le muscle (les mouvements du muscle pectoral et la distension provoquent des douleurs type courbatures intenses).
Des antidouleurs et anti-inflammatoires sont prescrits pour les premiers jours. Les seins seront gonflés et tendus dans les 2 semaines qui suivent, avec parfois des ecchymoses. Il est recommandé de porter un soutien-gorge post-opératoire de contention jour et nuit pendant 4 à 6 semaines, pour soutenir la poitrine le temps de la cicatrisation.
Les fils de suture sont résorbables ou retirés au bout d’une dizaine de jours si nécessaire. On conseille d’éviter de lever les bras trop haut ou de porter des charges lourdes pendant au moins un mois, afin de ne pas solliciter la poitrine en guérison. La reprise d’une activité professionnelle sédentaire peut se faire après 1 semaine environ (si le travail n’implique pas d’effort physique).
Le résultat initial est visible tout de suite (volume augmenté), mais la forme des seins est encore artificielle : souvent le pôle supérieur est un peu trop rempli, les implants sont haut perchés et la peau tendue. En l’absence de complication, les tissus vont se détendre dans les semaines suivantes, les implants “descendent” légèrement et s’assouplissent : il faut compter 2 à 3 mois pour que les seins prennent leur forme définitive et que l’aspect soit naturel.
Les cicatrices quant à elles évoluent sur 12 à 18 mois : initialement rosées et fermes, elles s’estompent progressivement chez la plupart des patientes (une bonne protection solaire la première année est essentielle pour qu’elles restent discrètes).
L’augmentation mammaire bien conduite permet en général aux patientes d’obtenir la poitrine souhaitée en termes de volume et de galbe. Au-delà de l’aspect physique, cela peut améliorer le bien-être psychologique, notamment pour des femmes complexées de longue date par une poitrine jugée trop petite ou asymétrique.
Néanmoins, il est crucial de rappeler que aucun résultat n’est garanti à 100%, et que la chirurgie comporte une part d’imprévisibilité liée à la cicatrisation et aux réactions individuelles. Un résultat est considéré comme satisfaisant lorsque la taille est en accord avec la demande initiale, que les seins sont symétriques, souples et d’apparence naturelle (ou du moins conforme à ce qui avait été expliqué).
Une patiente bien informée aura conscience que sa poitrine augmentée évoluera dans le temps (gravité, vieillissement, variations de poids pouvant modifier l’aspect). L’intervention n’empêche pas les grossesses futures ni l’allaitement dans la plupart des cas (surtout si l’incision est sous-mammaire), mais une grossesse pourra changer la forme des seins (prévoir possiblement une correction ultérieure si nécessaire).
L’augmentation mammaire par implants est une chirurgie courante et globalement sûre, mais comporte comme toute chirurgie des risques de complications qu’il faut connaître. Parmi elles :
Un saignement interne peut survenir dans les heures suivant l’opération, entraînant un gonflement et une douleur unilatérale importante. Si un hématome significatif se forme, il peut nécessiter une reprise au bloc pour évacuer le sang et cautériser la source du saignement. Cela reste rare (quelques pourcents des cas).
Bien que les précautions d’asepsie soient maximales, une infection profonde autour de l’implant peut survenir (souvent dans le premier mois).
Elle se manifeste par un sein rouge, douloureux, chaud, avec de la fièvre. Une infection avérée impose généralement un retrait de l’implant pour traiter correctement (antibiotiques) et éviter les complications généralisées. L’implant pourra être remis secondairement une fois l’infection résolue (après quelques mois). Heureusement, l’infection profonde est très peu fréquente (<< 1%).
Chez certaines patientes, les cicatrices peuvent s’élargir ou s’épaissir (chéloïdes) selon leur terrain cicatriciel. Le chirurgien essaie de placer les incisions dans des zones peu visibles, mais la qualité de la cicatrice dépend aussi de facteurs individuels. Des traitements (pommades, massages, lasers) existent pour améliorer l’aspect de cicatrices problématiques.
Il s’agit d’une complication spécifique aux implants. Naturellement, le corps forme une capsule fibreuse autour de tout implant étranger (réaction normale de confinement). Chez la majorité des patientes, cette capsule reste fine et souple. Cependant, chez certaines (5 à 10%), la capsule peut s’épaissir, se rétracter et comprimer l’implant : on parle de capsule contractile ou coque.
Cela peut rendre le sein dur, déformé et parfois douloureux. Les causes ne sont pas entièrement élucidées (facteurs génétiques, infections subcliniques, type d’implant…), mais si une coque sévère survient (grade III ou IV de Baker), il faut envisager une capsulectomie (ablation chirurgicale de la capsule fibreuse) et éventuellement le remplacement de l’implant.
Notons que les implants texturés (enveloppe rugueuse) avaient été développés pour réduire le risque de coques par rapport aux implants lisses, mais ils ont d’autres inconvénients (voir plus loin).
Les prothèses mammaires ne sont pas garanties à vie ; avec le temps, leur enveloppe peut fatiguer et se fissurer. Les implants actuels en gel cohésif n’entraînent pas de fuite libre de silicone en cas de rupture (le gel reste en place, gel bleed minime). Souvent la rupture est silencieuse et détectée à l’imagerie (IRM mammaire de contrôle).
Elle n’est pas une urgence médicale, mais impose un changement d’implant dès que possible. La durée de vie moyenne d’un implant est estimée entre 10 et 20 ans, mais très variable : certaines patientes conserveront les mêmes implants 30 ans sans problème, d’autres auront un remplacement au bout de 8 ans pour coque ou rupture.
Un suivi régulier est donc recommandé : en Suisse, on conseille aux femmes porteuses d’implants d’effectuer un contrôle (clinique et échographique ou IRM) tous les 1 à 2 ans pour s’assurer de l’intégrité des prothèses. Les patientes opérées jeunes doivent envisager qu’elles auront probablement plusieurs opérations de remplacement au cours de leur vie.
Un risque rare mais avéré, découvert dans les années 2010, est le lymphome anaplasique à grandes cellules associé aux implants mammaires (LAGC-AIM, ou BIA-ALCL en anglais). Il s’agit d’un cancer du système immunitaire qui se développe dans la capsule péri-prothétique, généralement des années après la pose d’implants.
Le principal signe est une augmentation rapide du volume d’un sein due à un épanchement (sérome) autour de l’implant, souvent plus d’un an après la chirurgie. Ce lymphome reste très rare (quelques centaines de cas sur des millions d’implants posés), mais il a été lié quasi-exclusivement à des implants à surface texturée (rugueuse).
En conséquence, depuis 2019, de nombreux pays dont la Suisse ont restreint ou suspendu l’utilisation d’implants macro-texturés. Le traitement du BIA-ALCL consiste en l’ablation de la capsule et des implants. Ce risque, bien qu’extrêmement faible, doit être mentionné et justifie une surveillance à long terme de toute patiente avec prothèses.
On peut citer :
Ces situations peuvent nécessiter des retouches chirurgicales.
Une augmentation mammaire requiert un engagement sur la durée : les implants doivent être surveillés, et potentiellement changés au cours de la vie. En Suisse, un Registre national des implants mammaires a été mis en place : il recueille de manière anonyme les informations sur chaque implant posé (référence, numéro de lot, date, etc.), accessible uniquement par le chirurgien et la patiente.
Cela permet une traçabilité en cas de problème de lot ou de complication. Il est fortement conseillé aux patientes de conserver le carnet d’implant remis après l’opération, où figurent les détails (marque, volume, type) de leurs prothèses. En cas de déménagement ou de changement de médecin, ces informations seront précieuses.
Du point de vue dépistage du cancer du sein, les implants peuvent légèrement compliquer l’interprétation des mammographies, mais les radiologues ont l’habitude : des incidences spéciales (Eklund) sont réalisées pour visualiser le tissu mammaire autour de l’implant. Il faut signaler au radiologue la présence d’implants avant l’examen.
Alternativement ou en complément, l’échographie mammaire ou l’IRM peuvent être utilisées pour un dépistage efficace chez les femmes implantées. L’implant en lui-même n’augmente pas le risque de cancer du sein d’après les grandes études épidémiologiques, les problèmes liés aux implants étant le plus souvent locaux (coque, rupture) et non systémiques.
En Suisse, l’augmentation mammaire esthétique n’est pas couverte par l’assurance maladie de base (elle l’est uniquement en cas de reconstruction après mastectomie ou malformation sévère). Il est impératif de s’adresser à un chirurgien qualifié en chirurgie plastique, reconstructive et esthétique (spécialiste FMH) pour ce type d’intervention.
Le titre FMH garantit la formation adéquate du praticien. La publicité médicale étant encadrée, méfiez-vous des offres miraculeuses ou des tarifs anormalement bas ; la sécurité doit primer. Un chirurgien expérimenté vous remettra un consentement éclairé écrit détaillant la procédure, les risques, et une proposition de devis.
Vous disposez d’un temps de réflexion avant de vous décider ; n’hésitez pas à poser toutes vos questions ou même à solliciter un deuxième avis si besoin. La décision de se faire poser des implants doit être prise en toute connaissance des implications à long terme (suivis, opérations futures).
En conclusion, l’augmentation mammaire permet d’obtenir une poitrine plus généreuse et harmonieuse, avec un haut taux de satisfaction quand l’indication est bien posée.
Il s’agit toutefois d’une chirurgie invasive avec des risques inhérents et un entretien à long terme (les implants ne sont pas “à vie”). Un dialogue transparent avec un chirurgien plasticien qualifié est essentiel pour comprendre les bénéfices et les limites de cette intervention.
Les informations ci-dessus ont un caractère informatif et ne remplacent pas une consultation médicale personnalisée. Seule une évaluation individuelle permettra de confirmer si cette chirurgie est adaptée à votre cas et sous quelles modalités.
Avertissement : les informations de cet article sont fournies à titre général et peuvent évoluer avec les pratiques médicales. La médecine n’étant pas une science exacte, les résultats d’un traitement varient d’une personne à l’autre. Ces contenus ne remplacent pas un avis médical. Toute intervention doit être évaluée lors d’une consultation et réalisée uniquement par un médecin qualifié dans un établissement reconnu.
Les implants mammaires permettent une augmentation importante et personnalisée du volume grâce à différents formats et tailles. Le lipofilling utilise uniquement la graisse de la patiente et offre un résultat naturel, mais un gain de volume limité. Une partie de la graisse se résorbe et une seconde séance peut être nécessaire.
Même si le volume est visible immédiatement, la forme n’est pas définitive. Les tissus doivent se détendre et les implants descendre légèrement. L’aspect naturel est généralement atteint après 2 à 3 mois.
Les risques décrits incluent l’hématome, l’infection, les cicatrices épaisses, la coque capsulaire, la rupture d’implant ou, plus rarement, le lymphome ALCL lié aux implants texturés. Certains cas peuvent nécessiter une intervention corrective.
Les implants ne sont pas garantis à vie. Leur durée de vie varie, souvent entre 10 et 20 ans. Un suivi régulier est recommandé pour vérifier leur intégrité, car une rupture ou une coque peut imposer un remplacement.
Dans la plupart des cas, l’allaitement reste possible, surtout si l’incision est située dans le sillon sous-mammaire. Une grossesse ultérieure peut toutefois modifier la forme des seins et amener à envisager une correction si nécessaire.